Le syndrome du piriforme figure parmi les affections les plus sournoises qui peuvent affecter le quotidien. Souvent confondu avec une sciatique classique, ce trouble se manifeste par une douleur profonde au niveau des fesses, capable de s’irradier jusqu’à l’arrière de la cuisse et de transformer des gestes simples en véritables calvaires. Ce qui rend cette condition particulièrement frustrante ? Son imprévisibilité. Certaines personnes s’en libèrent en quelques semaines, tandis que d’autres voient leurs symptômes s’installer de manière plus tenace. Comprendre cette variabilité, identifier les facteurs qui accélèrent ou ralentissent la récupération, et surtout, mettre en œuvre les bonnes stratégies dès le départ, constituent les clés pour retrouver une mobilité sans entrave et une qualité de vie préservée.
Comprendre le syndrome du piriforme et ses origines
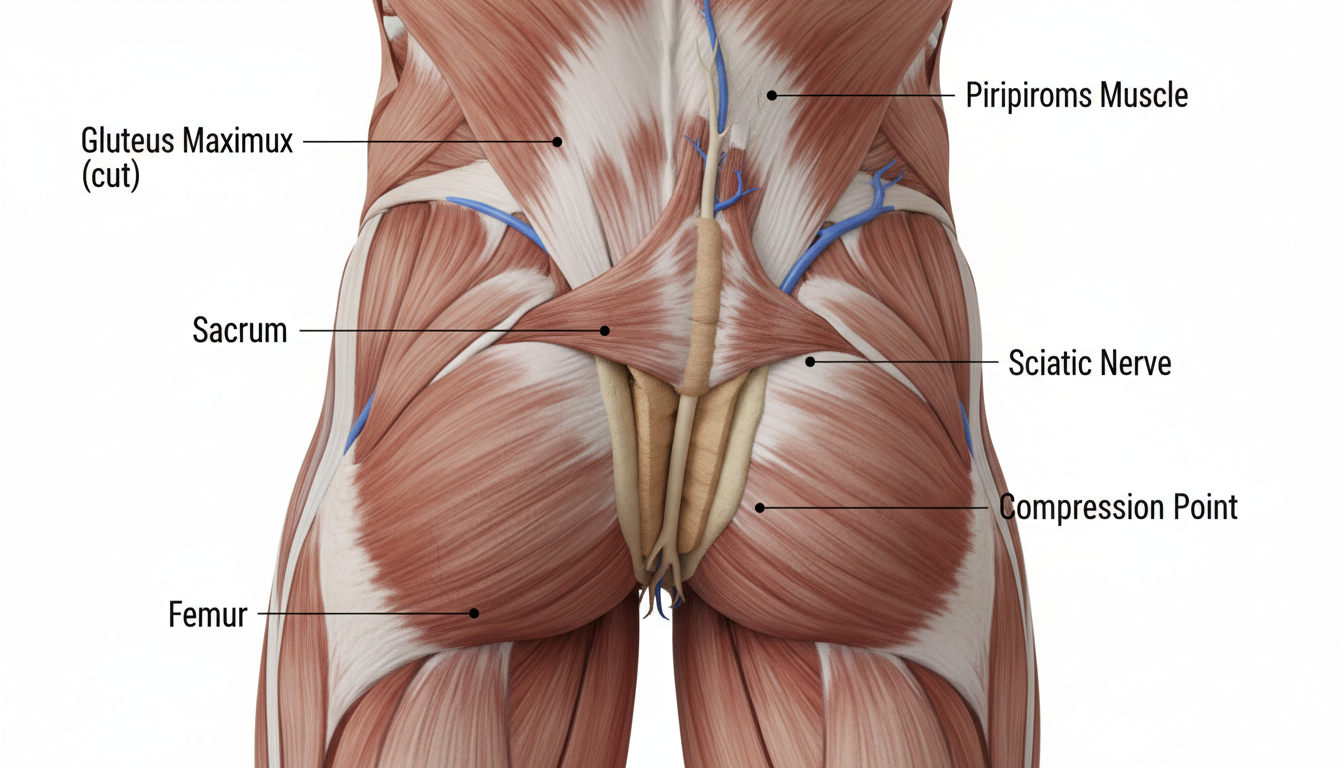
Le syndrome du piriforme résulte de la contraction ou de l’inflammation du muscle piriforme, un petit muscle profond situé dans la région fessière. Ce muscle établit une connexion entre le sacrum, la base de la colonne vertébrale, et le fémur, l’os de la cuisse. Son rôle se révèle crucial pour la rotation externe de la hanche et la stabilisation du bassin lors de nos mouvements quotidiens.
Lorsque ce muscle devient trop tendu ou enflammé, il peut exercer une pression directe sur le nerf sciatique, qui passe à proximité, voire à travers le muscle chez certains individus. Cette compression nerveuse est à l’origine des sensations douloureuses caractéristiques du syndrome. Ce qui rend le diagnostic parfois complexe, c’est que les symptômes peuvent ressembler à une hernie discale traditionnelle, mais ils présentent des nuances distinctives qu’un professionnel de santé peut identifier.
Les origines du syndrome du piriforme varient considérablement d’une personne à l’autre. Un déséquilibre musculaire, où certains muscles fessiers manquent de force tandis que d’autres deviennent hypertendus, crée un environnement propice à son apparition. Une mauvaise posture, surtout chez ceux qui passent des heures assis au bureau, aggrave continuellement cette tension. Les mouvements répétitifs, particulièrement dans les sports comme la course à pied ou le cyclisme, peuvent également déclencher cette affection.
Les traumatismes directs, même mineurs, ne doivent pas être écartés. Une chute sur les fesses ou un coup directement sur cette région peut initier le processus inflammatoire. Le stress chronique joue également un rôle insidieux en augmentant les tensions musculaires générales du corps, créant ainsi un terreau fertile pour le développement du syndrome.
Les manifestations cliniques et leurs variations
Les personnes atteintes décrivent souvent une douleur sciatique profonde, non pas à la surface de la peau, mais bien en profondeur dans la région fessière. Cette douleur présente des caractéristiques particulières qui la distinguent d’autres affections lombaires. Elle tend à s’intensifier considérablement lors de positions assises prolongées, particulièrement lorsque les jambes demeurent croisées ou légèrement fléchies.
L’irradiation vers la jambe constitue un symptôme fréquent, avec des sensations qui descendent vers l’arrière de la cuisse, le mollet, voire jusqu’au pied dans les cas plus sévères. La montée des escaliers génère souvent une gêne notable, tout comme certains mouvements de rotation de la hanche. Nombreux sont ceux qui rapportent une sensation de raideur musculaire persistante, comme si le muscle était constamment contracté et incapable de se relâcher complètement.
La nature intermittente du syndrome rend parfois le diagnostic délicat. Certaines journées, la douleur demeure supportable, voire presque imperceptible. D’autres périodes, elle s’amplifie sans raison apparente, créant une frustration compréhensible chez le patient. Cette variabilité quotidienne reflète l’inflammabilité du muscle et sa sensibilité aux facteurs externes comme la météo, le niveau de stress ou l’intensité de l’activité physique.
Contrairement à une hernie discale qui provoque généralement des symptômes neurologiques clairs comme des fourmillements ou une faiblesse musculaire, le syndrome du piriforme s’accompagne surtout d’une douleur mécanique, aggravée par certains mouvements et allégée par d’autres. Cette distinction aide les professionnels de santé à affiner leur diagnostic et à proposer une prise en charge adaptée.
Durée moyenne et variations selon la gravité
La question qui revient inévitablement lorsque la douleur s’installe : combien de temps cela va-t-il durer ? La réponse, bien que frustrante pour ceux qui cherchent une certitude, dépend de multiples facteurs interdépendants. Dans les cas les plus légers, où l’atteinte résulte d’une mauvaise posture ponctuelle ou d’un effort inhabituel, une amélioration peut survenir en quelques jours à deux ou trois semaines, particulièrement si le repos relatif et les étirements adaptés sont entrepris rapidement.
Les formes modérément sévères suivent généralement une trajectoire de quatre à six semaines de symptômes notables avant une amélioration significative. Ces cas correspondent à des situations où l’inflammation existe mais ne s’accompagne pas encore de complications chroniques. Avec une prise en charge cohérente, incluant des exercices de rééducation musculaire et possiblement un suivi en kinésithérapie, la progression vers la guérison se fait progressivement mais tangiblement.
Lorsque le syndrome s’est installé dans la durée, dépassant plusieurs semaines ou mois sans intervention appropriée, la récupération s’étend logiquement sur une période plus longue, parfois plusieurs mois, voire davantage. Cette chronification se produit lorsque le muscle piriforme demeure continuellement contracté, entretenant lui-même l’irritation du nerf sciatique dans un cycle qu’il faut apprendre à briser.
Il existe une corrélation claire entre la rapidité du diagnostic et la durée totale de la condition. Une personne qui consulte dès les premières douleurs, obtient un diagnostic précis et initie immédiatement un traitement adapté, traversera généralement cette épreuve bien plus rapidement qu’une autre qui ignore les symptômes ou attend plusieurs semaines avant de chercher de l’aide professionnelle. Cette réalité souligne l’importance de réagir précocement.
| Gravité du syndrome | Durée typique | Facteurs d’amélioration | Interventions recommandées |
|---|---|---|---|
| Légère | 3 à 21 jours | Repos relatif, étirements quotidiens | Auto-gestion, physiothérapie précoce |
| Modérée | 4 à 6 semaines | Exercices réguliers, correction posturale | Kinésithérapie active, renforcement musculaire |
| Sévère/Chronique | 3 mois ou plus | Suivi thérapeutique intensif, adaptation du mode de vie | Prise en charge multimodale, possiblement injections |
Les facteurs déterminants qui influencent la trajectoire de guérison
Au-delà de la gravité initiale du syndrome, d’innombrables paramètres modulent la vitesse à laquelle le corps se libère de cette affection. Comprendre ces variables permet de reprendre une certaine maîtrise sur sa propre récupération, transformant une situation passive d’attente en un processus actif d’amélioration.
L’activité physique et les habitudes posturales au quotidien
La posture joue un rôle spectaculairement important dans la perpétuation ou la résolution du syndrome du piriforme. Une personne qui passe huit heures assis au travail, souvent avec un dos arrondi, les jambes croisées ou les hanches fléchies à un angle étrange, maintient continuellement une tension dans le muscle piriforme. Cette compression permanente empêche l’inflammation de diminuer et prépare le terrain pour une chronicisation du problème.
À l’inverse, une activité physique régulière et bien dosée favorise la circulation sanguine, réduit les tensions musculaires et améliore la mobilité articulaire globale. Les mouvements légers, comme la marche quotidienne, le yoga adapté ou la natation, créent un environnement favorable à la guérison. La clé réside dans cette notion d’équilibre : ni trop d’immobilisme qui engorge et raidit le muscle, ni trop d’activité qui l’irrite davantage.
Certains sports intensifs posent problème quand ils sont pratiqués sans adaptation. Les coureurs atteints du syndrome du piriforme constatent souvent une aggravation de leurs symptômes, car chaque impact, chaque rotation de la hanche, peut raviver l’inflammation. De même, le cyclisme répété peut compromettre la récupération. La sagesse consiste à modifier temporairement ces activités plutôt que de les abandonner complètement.
L’impact du stress et de la qualité du sommeil
Le stress constitue un amplificateur silencieux des problèmes musculaires. Lorsque le système nerveux se trouve en état d’alerte chronique, chaque muscle du corps se tend davantage, y compris le piriforme. Cette tension additionnelle, conjuguée à l’inflammation existante, crée un cycle délétère où la douleur augmente, le stress s’aggrave, et la guérison s’en trouve retardée.
Le sommeil, ce réparateur nocturne indispensable, accélère ou ralentit la récupération de manière dramatique. Pendant le sommeil profond, le corps sécrète les hormones anti-inflammatoires, répare les micro-traumatismes musculaires et consolide les adaptations positives. Une personne dormant mal ou insuffisamment se prive de ces bénéfices régénératifs, voyant sa durée de récupération s’allonger considérablement.
Les techniques de gestion du stress, de la méditation à la respiration contrôlée, en passant par la pratique régulière d’activités apaisantes, réduisent donc indirectement mais significativement le temps de récupération. Un repos de qualité devient ainsi un élément thérapeutique à part entière, au même titre qu’un exercice spécifique ou un traitement médical.
La qualité et la régularité de la prise en charge professionnelle
Un suivi adapté avec un kinésithérapeute ou un ostéopathe peut réduire considérablement la durée du syndrome. Ces professionnels proposent des exercices personnalisés, identifient les déséquilibres musculaires spécifiques et corrigent les patterns de mouvement dysfonctionnels. Une intervention précoce, avant que le problème ne s’enracine, produit les meilleurs résultats.
La régularité des soins importe autant que leur qualité. Une séance hebdomadaire de kinésithérapie, complétée par des exercices quotidiens à domicile, crée un momentum favorable à la guérison. En revanche, espacer les séances ou négliger les exercices prescrits ralentit invariablement le processus. La cohérence sur plusieurs semaines forge progressivement l’amélioration.
Les étapes progressives de la rémission et ce à quoi s’attendre
Comprendre comment le corps se libère progressivement du syndrome du piriforme aide à maintenir une perspective réaliste et motivée. La récupération ne suit jamais une courbe linéaire où chaque jour apporte une amélioration égale. Au lieu de cela, elle s’apparente plutôt à des phases distinctes, avec parfois des plateaux et même des regressions temporaires.
La phase aiguë initiale et les premiers jours critiques
Lorsque la douleur émerge pour la première fois, généralement suite à un mouvement malencontreux, un effort excessif ou l’accumulation de stress postural, une inflammation aiguë se déploie. Durant cette phase, qui s’étend typiquement de quelques jours à deux semaines, la douleur peut paraître intense et débilitante. Cette réaction inflammatoire, bien que désagréable, représente en réalité la réponse protectrice du corps, limitant les mouvements qui pourraient aggraver les choses.
C’est durant ces premiers jours que les interventions précoces produisent leur plus grand impact. Le repos relatif, l’application de chaleur ou de froid selon les préférences et les recommandations, et des étirements doux aident à modérer l’inflammation sans l’éliminer complètement. Ces gestes simples, entrepris immédiatement, peuvent réduire la durée totale de plusieurs semaines.
La phase d’adaptation et de rééducation
À mesure que l’inflammation initiale s’apaise, généralement après deux à quatre semaines, commence une phase durant laquelle le muscle apprend à fonctionner différemment. Les exercices de rééducation musculaire gagnent en importance, visant à renforcer les muscles stabilisateurs insuffisants et à assouplir les structures rigides. Cette phase demande une patience certaine, car les progrès deviennent plus subtils : on ne note plus une chute drastique de la douleur, mais plutôt une amélioration graduelle de la fonction et de la tolérance aux activités.
C’est également durant cette période que beaucoup de gens commettent l’erreur de reprendre trop rapidement leurs activités normales, constatant avec frustration une augmentation des symptômes. La ligne entre repos bénéfique et immobilisation délétère demeure fine, et chaque personne doit apprendre à identifier sa propre tolérance.
La consolidation et la prévention des rechutes
Lorsque la majorité de la douleur a disparu, souvent après six à douze semaines de prise en charge appropriée, une phase de consolidation commence. Cette étape, parfois négligée, s’avère pourtant critique. Elle consiste à maintenir et améliorer les gains acquis en renforçant continuellement les muscles stabilisateurs et en intégrant les bonnes pratiques posturales et comportementales dans la vie quotidienne.
Sans cette consolidation active, le syndrome peut revenir. Les statistiques montrent que sans modification durable des habitudes qui ont causé le problème initial, les récidives affectent une proportion significative de personnes, particulièrement au-delà d’un an. La bonne nouvelle ? Cette phase demande moins d’effort qu’auparavant : quelques minutes d’exercices quotidiens suffisent pour maintenir les acquis et prévenir les retours indésirables.
Les stratégies d’accélération de la guérison et les pièges à éviter
Disposer d’une boîte à outils efficace pour combattre le syndrome du piriforme transforme l’expérience d’une simple attente passive en engagement actif vers la guérison. Certaines approches se sont révélées particulièrement efficaces, tandis que d’autres constituent des erreurs courantes qui prolongent inutilement les symptômes.
Les interventions qui accélèrent la récupération
Les étirements spécifiques du muscle piriforme constituent une première ligne d’intervention accessible à tous. Effectués régulièrement, idéalement quotidiennement, sans forcer et sans provocation de douleur aiguë, ils relâchent progressivement la tension chronique. Des postures simples comme la position d’étirement du piriforme en décubitus dorsal, où on tire le genou plié vers la poitrine en le poussant légèrement vers le côté opposé, offrent un soulagement notable au fil des jours.
Le renforcement des muscles fessiers, en particulier les fessiers moyens et petits qui jouent un rôle stabilisateur crucial, prévient la surcompensation du piriforme. Des exercices comme les ponts fessiers, les clamshells ou les abductions latérales, progressivement intensifiés, créent un équilibre musculaire favorable et durable. Ces exercices ne produisent pas de soulagement immédiat mais accélèrent perceptiblement la résolution dans les semaines suivantes.
L’application de chaleur humide favorise la détente musculaire et la circulation sanguine, accélérant ainsi la résolution de l’inflammation. Les coussins chauffants, les bains chauds ou les compresses thermiques utilisés quinze à vingt minutes plusieurs fois par jour constituent une stratégie simple mais efficace. Certaines personnes trouvent que l’alternance entre chaleur et froid crée un effet de pompe bénéfique, améliorant la circulation et réduisant l’œdème.
La kinésithérapie professionnelle, particulièrement lorsqu’elle débute précocement, libère des résultats remarquables. Les kinésithérapeutes, grâce à leur connaissance approfondie du corps humain, identifient les dysfonctionnements spécifiques et proposent des protocoles sur mesure. Les techniques de massage, les mobilisations et les exercices progressifs guident le patient vers une récupération optimale et durable.
Les erreurs majeures à éviter absolument
Continuer à pratiquer les activités qui déclenchent ou aggravent la douleur constitue l’erreur la plus fréquente et la plus coûteuse en termes de temps de récupération. Nombreux sont ceux qui, motivés par l’impatience ou une fausse impression de progrès, reprennent la course à pied, l’intensité de leur entraînement au gymnase, ou maintiennent une mauvaise posture de travail. Cette persistance aggrave l’inflammation et peut transformer un problème aigu en pathologie chronique.
Rester assis prolongément sans interruption, surtout avec une posture inadéquate, crée un environnement perpétuellement hostile au muscle piriforme. Certaines personnes, dans le but d’économiser le muscle, s’immobilisent excessivement, ce qui mène à la raideur et prolonge la récupération. L’immobilisme n’est pas une solution et peut s’avérer contreproductif sur une longue période.
Négliger les conseils ergonomiques, ignorer le rôle du stress et du sommeil dans la récupération, ou abandonner prématurément une thérapie avant d’en avoir récolté les fruits constituent d’autres pièges. Nombreux sont les patients qui, après une ou deux semaines d’amélioration, considèrent que le problème est résolu et cessent leurs exercices, seulement pour voir les symptômes refaire surface quelques semaines ou mois plus tard.
Modification du mode de vie pour une guérison durable et la prévention des récidives
Au-delà du traitement immédiat des symptômes, une transformation consciente du mode de vie offre la meilleure assurance contre le retour du syndrome du piriforme. Les personnes qui parviennent à maintenir une rémission complète à long terme sont généralement celles qui ont intégré des changements fondamentaux dans leur quotidien.
L’ergonomie du travail et les habitudes posturales
Pour ceux qui travaillent assis, l’optimisation de l’espace de travail devient une priorité. Un siège de qualité offrant un soutien lombaire approprié, un écran d’ordinateur positionné à la hauteur des yeux, et les bras supportés confortablement constituent le fondement. Plus important encore, s’accorder des pauses fréquentes toutes les trente à quarante-cinq minutes, durant lesquelles on se lève, on s’étire et on marche un peu, prévient l’accumulation de tension.
La conscience posturale devient une compétence à cultiver activement. Prendre régulièrement un moment pour évaluer sa position, corriger les asymétries et relâcher les tensions involontaires transforme graduellement les bonnes habitudes en réflexes automatiques. Certaines personnes utilisent même des alarmes ou des applications de rappel pour injecter cette conscience à intervalles réguliers.
L’exercice régulier et les activités favorables
Un programme d’exercices régulier et bien planifié constitue la pierre angulaire de la prévention à long terme. Les activités à faible impact comme la marche quotidienne, la natation, ou le yoga adapté maintiennent la mobilité sans surcharger les structures fragilisées. Le renforcement progressif des muscles fessiers et du tronc, poursuivi même après la disparition des symptômes, renforce la stabilité et l’équilibre du bassin.
L’importance de l’échauffement avant toute activité physique ne peut être surestimée. Quelques minutes de mouvements doux, de dynamique articulaire et d’activation des muscles stabilisateurs préparent le corps et réduisent drastiquement le risque de rechute. De même, un retour au calme progressif et des étirements après l’exercice favorisent la récupération et maintiennent la souplesse.
La gestion holistique du stress et du bien-être
Un esprit calme habite généralement un corps moins tendu. Les pratiques comme la méditation, la respiration consciente, ou même simplement des moments de détente réguliers réduisent le stress chronique, lequel aggrave les tensions musculaires. Certains trouvent que des activités créatives, des loisirs agréables ou du temps dans la nature constituent des antidotes puissants au stress quotidien.
Le sommeil de qualité demeure non-négociable. Une bonne hygiène de sommeil, incluant une heure régulière de coucher, un environnement sombre et frais, et l’absence d’écrans une heure avant le sommeil, optimise la récupération nocturne et renforce les processus de guérison du corps. Donner la priorité au sommeil n’est pas du luxe mais un investissement santé des plus rentables.
| Stratégie de prévention | Fréquence recommandée | Bénéfices attendus | Niveau de difficulté |
|---|---|---|---|
| Étirements du piriforme | Quotidien, 2-3 fois | Maintien de la souplesse, réduction de la tension | Très facile |
| Renforcement des fessiers | 3-4 fois par semaine | Stabilité du bassin, équilibre musculaire | Facile |
| Pauses actives au travail | Chaque 45 minutes | Prévention de la raideur, meilleure circulation | Très facile |
| Marche quotidienne | 30 minutes minimum | Mobilité globale, bien-être mental | Facile |
| Gestion du stress | Quotidienne | Réduction des tensions, meilleur sommeil | Modéré |
Quand consulter un professionnel et les options thérapeutiques avancées
Bien que de nombreux cas de syndrome du piriforme se résolvent avec une auto-gestion appropriée, certaines situations exigent une expertise professionnelle. Savoir quand franchir cette ligne détermine souvent la différence entre une récupération rapide et une souffrance prolongée.
Si la douleur persiste au-delà de deux à trois semaines malgré les efforts d’auto-traitement, ou si elle s’intensifie progressivement, une consultation médicale s’impose. Un médecin généraliste ou un spécialiste peut écarter d’autres diagnostics potentiels et prescrire les investigations appropriées. Une imagerie par résonnance magnétique, bien qu’elle ne soit pas systématiquement nécessaire, peut parfois clarifier la situation quand le diagnostic clinique demeure ambigu.
Les kinésithérapeutes spécialisés dans la douleur lombaire et pelvienne offrent une expertise qui transforme considérablement l’approche thérapeutique. Ils évaluent les schémas de mouvement dysfonctionnels, identifient les imbalances musculaires et proposent des programmes personnalisés. Certains utilisent des techniques avancées comme l’électrothérapie, l’ultrasonothérapie ou le dry needling, lesquelles peuvent accélérer la résolution dans les cas plus tenaces.
Les ostéopathes, lorsqu’ils possèdent une formation solide et une approche fondée sur les preuves, apportent une perspective unique sur l’intégration biomécanique du corps. Leurs manipulations et mobilisations peuvent libérer des restrictions et améliorer la fonction globale. Cependant, les approches purement manipulatoires sans exercices et conseils comportementaux s’avèrent généralement moins efficaces qu’une approche intégrée.
Dans les cas chroniques et très résistants, certains médecins proposent des injections de corticostéroïdes ou d’anesthésiques locaux pour diminuer l’inflammation ou bloquer temporairement la douleur, donnant ainsi un répit permettant une thérapie physique plus active. Bien que ces interventions ne constituent pas une cure permanente, elles peuvent briser un cycle douloureux et permettre une progression thérapeutique qui n’était auparavant pas possible.
L’importance de la compliance personnelle et de la perspective à long terme
Si une conclusion ne devait être tirée que d’une seule réalité, ce serait celle-ci : le facteur prédictif le plus puissant du succès de la récupération réside dans l’engagement personnel et la cohérence à long terme. Les thérapies les plus sophistiquées et les interventions les plus coûteuses ne produisent que peu de résultats si la personne n’accepte pas de modifier ses comportements et ses habitudes.
La temporalité du syndrome du piriforme se mesure moins en nombre de semaines ou de mois qu’en décisions quotidiennes répétées d’accorder la priorité à la santé. Cela signifie faire ces étirements même quand c’est inconvenient, maintenir une posture correcte quand on est fatigué, persister dans les exercices de renforcement malgré le manque de résultats dramatiques visibles. Cette accumulation microscopique de bonnes décisions crée, semaine après semaine, une transformation tangible.
Avoir une vision réaliste et encourageante aide aussi. Le syndrome du piriforme n’est pas une sentence permanente d’invalidité. C’est une affection gérable qui, avec les bonnes connaissances et les efforts appropriés, se résout pour la majorité des personnes. Ceux qui ont traversé cette épreuve émergent souvent avec une meilleure compréhension de leur corps, une musculature plus équilibrée et des habitudes de vie plus saines.
Un regard intégré sur la guérison et l’autonomisation du patient
Comprendre que le syndrome du piriforme n’est jamais uniquement une pathologie isolée du muscle éponyme change profondément l’approche thérapeutique. C’est plutôt un symptôme manifestant des déséquilibres plus larges : faiblesse de certains muscles, raideur de structures clés, schémas de mouvement dysfonctionnels, postures quotidiennes inadéquates, voire stress non géré et sommeil insuffisant. Adresser seulement le symptôme en ignorant ces causes racines condamne le patient à des rechutes répétées.
Une approche réellement efficace mobilise tous ces éléments simultanément. Elle requiert l’implication active du patient, qui devient co-thérapeute de sa propre condition plutôt que simple récepteur passif de traitements. Cela demande une éducation claire sur l’anatomie et les mécanismes du problème, une clarté concernant les exercices à faire et pourquoi ils importent, une validation des progrès même subtils, et un encouragement constant.
La route vers la guérison du syndrome du piriforme, loin d’être un chemin linéaire et prévisible, constitue plutôt une conversation entre le corps, la conscience et les efforts quotidiens. Ceux qui empruntent ce chemin avec compréhension, patience et détermination découvrent généralement non seulement la résolution de leur douleur, mais aussi une relation plus profonde et plus respectueuse avec leur propre corps. Cette transformation dépasse largement le soulagement symptomatique pour toucher à une véritable autonomisation personnelle face à la santé.
Quelle est la durée moyenne du syndrome du piriforme avant une amélioration notable ?
Dans les cas légers à modérés, une amélioration significative intervient généralement entre 3 et 6 semaines avec une prise en charge adaptée. Les cas plus sévères ou chroniques peuvent nécessiter 2 à 3 mois ou davantage. La clé réside dans l’intervention précoce et la régularité des efforts thérapeutiques.
Est-il possible que le syndrome du piriforme disparaisse de lui-même sans traitement ?
Oui, certains cas légers, particulièrement ceux résultant d’une posture malencontreuse ou d’un effort ponctuel, peuvent s’améliorer spontanément en quelques semaines avec du repos adapté. Cependant, sans traitement des causes sous-jacentes, le risque de rechute demeure très élevé.
Quels exercices sont les plus efficaces pour accélérer la guérison ?
Les étirements spécifiques du muscle piriforme, effectués quotidiennement, constituent le fondement. Le renforcement des muscles fessiers, particulièrement les fessiers moyens, crée un équilibre musculaire crucial. Des exercices comme les ponts fessiers, les clamshells et les étirements en position allongée offrent des résultats probants quand pratiqués régulièrement.
Comment distinguer le syndrome du piriforme d’une véritable sciatique causée par une hernie discale ?
Le syndrome du piriforme provoque généralement une douleur profonde localisée à la fesse, s’aggravant en position assise. Une hernie discale produit souvent des symptômes neurologiques plus clairs comme des fourmillements, une faiblesse musculaire, ou une douleur distribuée différemment. Un professionnel de santé peut établir le diagnostic différentiel avec précision.
La réactivation ou les rechutes du syndrome du piriforme sont-elles courantes après la guérison ?
Malheureusement, les rechutes affectent une proportion significative de personnes sans modification durable des habitudes de vie. Maintenir un programme d’étirements et de renforcement régulier, améliorer l’ergonomie du travail et gérer le stress constituent les meilleures assurances contre le retour des symptômes.