Le pancréas, cette glande discrète nichée au creux de l’abdomen, demeure souvent méconnu jusqu’au moment où son absence devient une réalité. Or, lorsque la maladie ou la chirurgie imposent son ablation, la vie bascule vers une nouvelle normalité que la médecine moderne rend heureusement vivable. Vivre sans pancréas n’est pas une condamnation à l’isolement ou à une existence diminuée, mais plutôt l’amorce d’une adaptation progressive où le traitement, la connaissance et l’organisation deviennent les nouveaux piliers du quotidien. Chaque année, des milliers de personnes franchissent ce cap, découvrant qu’avec un suivi rigoureux et les bonnes informations, il est tout à fait possible de maintenir une qualité de vie satisfaisante. Cet article vous guide à travers les mécanismes biologiques en jeu, les traitements disponibles et les stratégies concrètes pour transformer cette réalité médicale en une existence équilibrée et épanouissante.
Comprendre le rôle fondamental du pancréas dans l’organisme
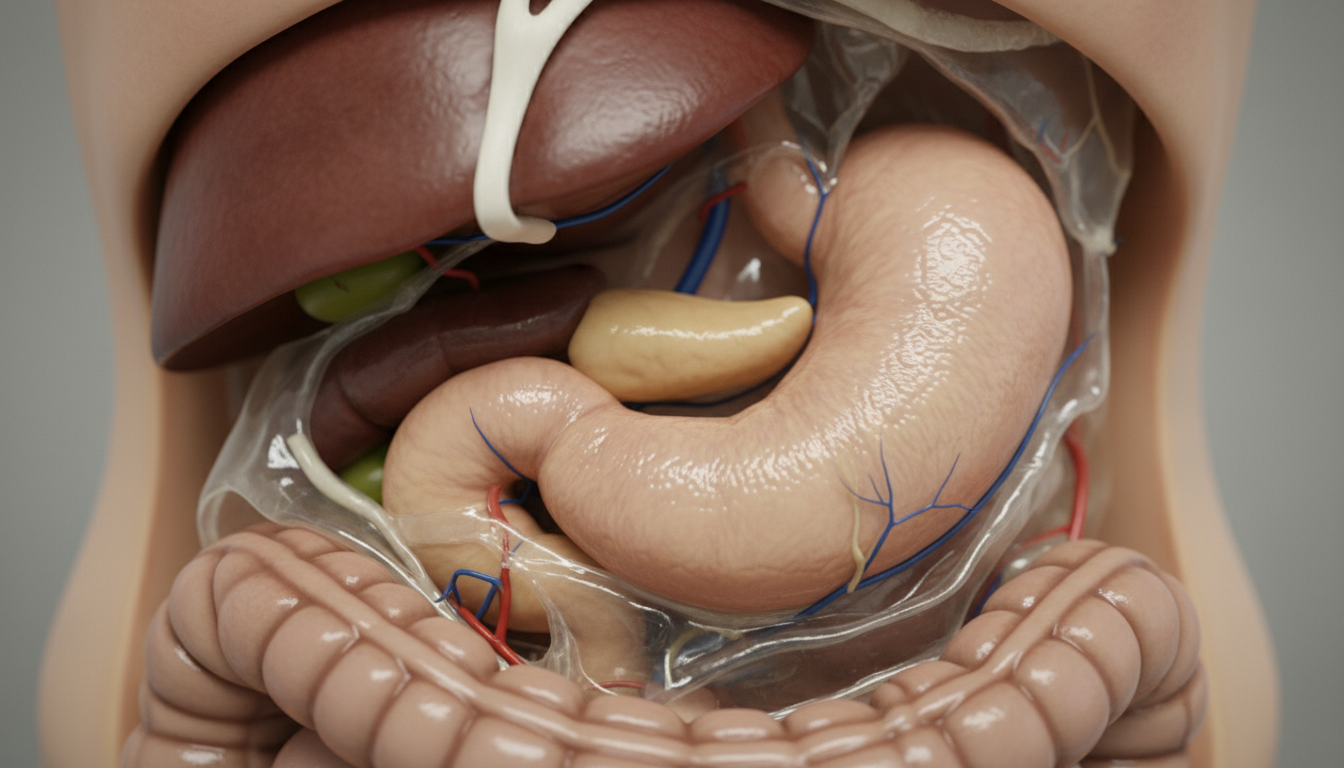
Le pancréas occupe une position stratégique dans l’abdomen, glissé discrètement derrière l’estomac et en contact étroit avec le duodénum, la première portion de l’intestin grêle. Cet organe allongé, mesurant environ quinze centimètres, se divise en trois sections distinctes : la tête, le corps et la queue. Bien que peu visible et rarement évoqué dans les conversations courantes, il remplit des missions absolument critiques pour le bon fonctionnement du corps humain.
Imaginez le pancréas comme le chef d’orchestre d’une symphonie métabolique. Il exerce deux rôles complémentaires qui ne doivent jamais être confondus, car ils mettent en jeu des mécanismes biologiques entièrement différents. Sans ces deux fonctions, l’organisme perd sa capacité à exploiter les nutriments et à équilibrer le taux de sucre sanguin, deux piliers essentiels de la survie.
La fonction digestive : produire les enzymes qui décomposent les aliments
Le pancréas sécrète des sucs pancréatiques remplis d’enzymes digestives, acheminés directement vers l’intestin grêle par un canal dédié. Ces enzymes interviennent comme des ciseaux biologiques, découpant les molécules complexes en éléments assimilables par l’organisme. Elles ciblent spécifiquement les graisses, les protéines et les glucides, garantissant que chaque aliment avalé libère ses nutriments pour nourrir le corps.
Sans ces enzymes pancréatiques, même un repas riche en nutrition échoue à être correctement dégradé. Les graisses, en particulier, deviennent inassimilables, provoquant des malabsorptions qui affectent l’énergie disponible et l’absorption des vitamines liposolubles essentielles comme la vitamine A, D, E et K. C’est un processus silencieux mais déterminant pour la vitalité quotidienne.
La fonction hormonale : réguler la glycémie avec précision
Parallèlement à son rôle digestif, le pancréas produit aussi des hormones vitales, notamment l’insuline et le glucagon. L’insuline fonctionne comme une clé qui permet aux cellules d’absorber le glucose présent dans le sang après un repas, faisant ainsi baisser le taux de sucre sanguin. Le glucagon, lui, agit en sens inverse lors d’une baisse de glycémie, en stimulant la libération de sucre stocké dans le foie et les muscles.
Ce système de régulation crée un équilibre glycémique constant, une condition sine qua non pour que le cerveau dispose d’énergie stable et que les organes fonctionnent sans entrave. La glycémie doit rester entre certaines valeurs pour éviter les dégâts irréversibles : trop haute, elle cause des inflammations et des lésions vasculaires; trop basse, elle paralyse le cerveau et peut causer l’évanouissement ou des convulsions.
Les situations médicales qui mènent à l’ablation du pancréas
L’ablation du pancréas, aussi appelée pancréatectomie, ne se décide jamais à la légère. C’est un acte chirurgical majeur réservé aux situations où les bénéfices surpassent clairement les risques inhérents à la perte permanente de cet organe. Les chirurgiens n’envisagent cette intervention que lorsque le pancréas lui-même représente une menace plus grave que son absence.
Trois catégories principales de conditions justifient cette décision radicale. Chacune présente des enjeux différents, mais toutes conduisent à la même conclusion : l’organe doit disparaître pour que le patient ait une chance de vivre plus longtemps ou avec moins de souffrance.
Le cancer du pancréas : la cause prépondérante
Le cancer du pancréas reste la raison la plus fréquente d’une pancréatectomie complète ou partielle. Malheureusement, ce type de cancer se révèle souvent à un stade avancé, car le pancréas ne produit pas de signaux d’alerte évidents au début de la maladie. Lorsque la tumeur est détectée assez tôt et qu’elle demeure localisée sans avoir envahi les organes adjacents ou les ganglions lymphatiques, la chirurgie offre une réelle chance de rémission.
En fonction de la localisation exacte de la tumeur au sein du pancréas, les chirurgiens peuvent envisager une ablation partielle (ôter uniquement la tête ou le corps) ou une ablation totale. Pour les tumeurs de la tête pancréatique, une intervention appelée duodénopancréatectomie céphalique est souvent nécessaire, combinant le retrait du pancréas avec celui d’une portion du duodénum et des voies biliaires.
La pancréatite chronique avancée : une inflammation incessante
Certaines personnes souffrent d’une inflammation chronique du pancréas qui persiste pendant des années, causant des douleurs abdominales invalidantes et une dégradation progressive de la fonction pancréatique. La pancréatite chronique résulte souvent d’une consommation prolongée d’alcool, mais elle peut aussi être idiopathique ou génétique. Au fil du temps, cette inflammation détruit le tissu pancréatique, le transformant en tissu cicatriciel non fonctionnel.
Quand les traitements conservateurs échouent à soulager la douleur et que la qualité de vie devient intolérable, une pancréatectomie peut être considérée. Cette ablation, particulièrement la pancréatectomie totale, vise à éliminer définitivement la source de la souffrance. C’est un choix difficile mais qui offre parfois aux patients une amélioration significative de leur quotidien après les premiers mois d’adaptation.
Les tumeurs bénignes et anomalies congénitales
Au-delà du cancer, d’autres lésions peuvent justifier une intervention chirurgicale. Certaines tumeurs bénignes, comme les cystadénomes séreux ou mucineux, peuvent atteindre une taille qui comprime les structures environnantes ou présente un risque de transformation maligne. Les anomalies congénitales, comme un pancréas annulaire qui entoure le duodénum et le rétrécit dangereusement, peuvent aussi imposer une ablation partielle.
Dans ces cas, la décision repose sur une évaluation au cas par cas, pesant le risque evolutif de la lésion contre les conséquences permanentes de la pancréatectomie. Les chirurgiens modernes privilégient autant que possible les ablations partielles pour préserver un maximum de fonction pancréatique naturelle.
La réalité immédiate après une pancréatectomie : ce qui change
Dans les jours et semaines qui suivent une pancréatectomie, le corps traverse une période d’adaptation intense. L’absence de l’organe entraîne une cascade de changements biologiques que le patient commence immédiatement à expérimenter. Comprendre ces mécanismes aide à accepter la nouvelle réalité et à s’approprier les stratégies nécessaires pour y faire face.
Il est important de noter qu’une ablation partielle du pancréas produit des effets moins dramatiques qu’une ablation totale, car une portion de tissu pancréatique persiste et continue à produire une certaine quantité d’insuline et d’enzymes. Cependant, même dans les cas partiels, une supplémentation devient rapidement nécessaire pour combler les lacunes.
L’apparition immédiate d’un diabète insulinodépendant
Dès le moment où le pancréas est retiré, la production d’insuline s’arrête. Aucune cellule bêta pancréatique ne demeure pour sécréter cette hormone, ce qui signifie que le glucose consommé aux repas n’est plus régulé naturellement. Le patient développe instantanément un diabète de type 3c, aussi appelé diabète secondaire post-pancréatectomie, distinct du diabète type 1 ou type 2.
Ce diabète est généralement plus complexe à équilibrer que le diabète type 1 classique, car il s’accompagne souvent d’une perte simultanée des enzymes digestives. Les variations glycémiques peuvent être imprévisibles, particulièrement au début, nécessitant des ajustements fréquents des doses d’insuline et une vigilance accrue lors du suivi.
La perte des enzymes pancréatiques : des troubles digestifs immédiats
Parallèlement à l’apparition du diabète, l’absence d’enzymes digestives provoque immédiatement des perturbations digestives. Les graisses consommées ne peuvent être décomposées et absorbées correctement, ce qui provoque des selles graisseuses caractéristiques (stéatorrhée), des ballonnements, et un sentiment de lourdeur après les repas.
Cette malabsorption affecte également l’assimilation des vitamines liposolubles (A, D, E, K) et de certains nutriments essentiels. Même si le patient mange une quantité « normale » de nourriture, son corps n’en retire qu’une fraction des nutriments, créant un véritable déficit qui, s’il n’est pas compensé, mène à des carences progressives.
Les traitements de substitution : remplacer les fonctions perdues
La bonne nouvelle est que la médecine moderne a développé des solutions efficaces pour compenser l’absence du pancréas. Ces traitements, bien qu’ils exigent une discipline quotidienne, permettent à la majorité des patients de vivre sans les complications qui seraient fatales en l’absence de ces interventions. La clé réside dans la compréhension précise de chaque traitement et dans l’adhérence rigoureuse aux protocoles médicaux établis.
Vivre sans pancréas devient gérable précisément parce que les substituts disponibles imitent suffisamment bien les fonctions naturelles perdues. Cependant, aucun traitement n’est parfait : chaque patient doit apprendre à naviguer les imprécisions inhérentes aux thérapies de remplacement et adapter son mode de vie en conséquence.
L’insuline : la pierre angulaire du traitement
L’administration quotidienne d’insuline constitue le pilier fondamental du traitement après une pancréatectomie totale. Cette insuline exogène, produite industriellement ou par génie génétique, doit être injectée régulièrement pour maintenir un équilibre glycémique acceptable. Contrairement à l’insuline naturelle libérée continuellement par un pancréas sain, l’insuline injectée requiert un dosage conscient et planifié.
Il existe plusieurs approches pour administrer l’insuline : les injections multiples quotidiennes (généralement trois à quatre injections par jour), les pompes à insuline continues qui délivrent l’hormone en microdoses tout au long de la journée, ou les stylos injecteurs pré-remplis offrant une certaine flexibilité. Les patients apprennent rapidement à ajuster leurs doses en fonction des repas prévus et de leur activité physique, transformant cette nécessité médicale en routine intégrée.
Les nouveaux systèmes de surveillance glycémique continue (lecteurs de glucose interstitiel appliqués sur la peau) ont révolutionné cette gestion. Au lieu de piquer le doigt plusieurs fois par jour, les patients peuvent désormais scanner un capteur ou recevoir des alertes automatiques en cas de glycémie dangereuse. Cette innovation a considérablement amélioré la qualité de vie de millions de personnes.
Les enzymes pancréatiques de remplacement : restaurer la digestion
Pour compenser l’absence d’enzymes digestives, les patients reçoivent des préparations enzymatiques dérivées du pancréas de porcs (les plus courantes) ou de vaches. Ces enzymes pancréatiques de remplacement contiennent des lipases, des protéases et des amylases, les trois principales enzymes digestives naturelles. Elles se présentent sous forme de gélules que le patient doit avaler avec chaque repas principal, et parfois avec les collations.
Le dosage de ces enzymes est crucial et doit être individualisé selon la quantité de graisses consommées et la réponse digestive du patient. Certains jours, quelques gélules suffisent; d’autres, il en faut davantage. Le patient apprend progressivement à reconnaître les signaux de son corps (ballonnements, selles graisseuses) qui indiquent un dosage inadéquat et l’opportunité d’ajuster ses prises futures.
Les suppléments de vitamines et minéraux
Même avec les enzymes de remplacement, l’absorption des vitamines et minéraux reste souvent imparfaite après une pancréatectomie. Les carences en vitamines liposolubles (A, D, E, K) sont particulièrement fréquentes, de même que les déficits en vitamine B12, en fer ou en calcium. Pour prévenir ces carences à long terme, les patients reçoivent généralement des suppléments vitaminiques personnalisés, dosés selon leurs besoins individuels.
Ces suppléments ne sont pas optionnels : une carence prolongée en vitamine D affaiblit les os, une absence de vitamine A compromet la vision, et une insuffisance en B12 peut causer des neuropathies irréversibles. Les bilans sanguins réguliers permettent d’ajuster les dosages au fil du temps, garantissant que le corps dispose des nutriments essentiels malgré l’absence du pancréas.
| Type de traitement | Fonction primaire | Fréquence d’administration | Adaptation nécessaire |
|---|---|---|---|
| Insuline | Réguler la glycémie | Quotidienne (injections ou pompe) | Ajustement selon les repas et l’activité |
| Enzymes pancréatiques | Faciliter la digestion | À chaque repas | Dosage adapté à la teneur en graisses |
| Suppléments vitaminiques | Prévenir les carences | Quotidienne ou selon besoins | Ajustement selon les bilans sanguins |
| Suppléments minéraux | Maintenir l’équilibre minéral | Variable selon les minéraux | Suivi médical régulier |
L’adaptation alimentaire : construire un mode d’alimentation viable
Vivre sans pancréas signifie que l’alimentation n’est plus une activité anodine et instinctive. Chaque repas devient une occasion d’apprendre, d’ajuster et de communiquer avec son corps. L’objectif n’est pas de vivre en restriction permanente, mais plutôt de découvrir les aliments et les stratégies qui permettent une digestion harmonieuse et une glycémie stable.
La bonne nouvelle est que les patients ne doivent pas renoncer à la variété ou au plaisir de manger. Avec de la connaissance et de la pratique, il est possible de savourer une alimentation riche et diversifiée, simplement en adaptant les portions, les combinaisons et les préparations culinaires.
Privilégier les graisses saines et limiter les excès
Les graisses représentent le défi majeur après une pancréatectomie, car les lipases pancréatiques (les enzymes qui les digèrent) ne sont plus produites naturellement. Cela ne signifie pas éliminer les graisses, mais plutôt les consommer intelligemment. Une consommation excessive de graisses lors d’un seul repas risque de surcharger les gélules enzymatiques et de provoque des troubles digestifs.
Les patients apprennent progressivement à répartir les graisses tout au long de la journée plutôt que de les concentrer en une seule prise. Une portion de saumon riche en oméga-3 peut être tolérée au déjeuner si elle est accompagnée des bonnes enzymes et complétée par des repas plus légers le soir. Les graisses saturées (beurre, fromage riche) doivent être consommées avec plus de prudence que les graisses insaturées (huiles végétales, avocats).
Repas fractionnés et portions adaptées
Au lieu de trois repas importants par jour, beaucoup de patients sans pancréas trouvent qu’une alimentation fractionnée fonctionne mieux. Quatre à six petits repas ou collations tout au long de la journée permettent au système digestif de traiter les aliments progressivement, en évitant les surcharges. Cette approche aide aussi à maintenir une glycémie plus stable entre les prises d’insuline.
La notion de portion change également : un repas « normal » pour une personne saine peut être trop volumineux pour quelqu’un sans pancréas, particulièrement si le repas combine protéines, graisses et glucides complexes. Apprendre à estimer les portions et à les ajuster selon la réaction du corps est une compétence que le patient développe au fil des semaines et des mois.
Les aliments à privilégier et ceux à surveiller
Certains aliments sont naturellement plus faciles à digérer : les protéines maigres (poulet sans peau, poisson blanc), les fruits et légumes cuits, les grains entiers consommés en portions modérées, et les laitages à faible teneur en matière grasse. Ces aliments peuvent être consommés plus librement car ils ne surchargent pas le système digestif.
À l’inverse, les aliments à surveiller ou limiter incluent les fritures, les viandes grasses, les produits laitiers riches, les gâteaux et pâtisseries, et les aliments ultra-transformés riches en graisses cachées. L’alcool, particulièrement s’il a contribué à la pancréatite d’origine, doit généralement être évité complètement, car il irrite les tissus pancréatiques résiduels et complique le diabète.
Une ressource utile concerne les stratégies spécifiques de sélection alimentaire qui peuvent s’appliquer par analogie à la situation post-pancréatectomie, notamment la compréhension des aliments qui demandent des efforts digestifs accrus.
Gérer la vie quotidienne sans pancréas : des ajustements pratiques
Au-delà de la prise de médicaments et de l’alimentation adaptée, vivre sans pancréas implique des changements dans les routines quotidiennes, les voyages, l’activité physique et même la vie sociale. Ces ajustements ne sont pas insurmontables; ils deviennent simplement une partie intégrante du nouveau quotidien du patient.
La clé réside dans la planification anticipée et la connaissance de son propre corps. Un patient qui comprend comment son corps répond aux différentes situations peut naviguer presque n’importe quel scénario avec confiance et prudence.
Activité physique et gestion du diabète post-pancréatectomie
L’exercice physique est non seulement possible mais fortement recommandé après une pancréatectomie. L’activité physique régulière améliore la sensibilité à l’insuline, aide à maintenir un poids santé et réduit le stress, trois facteurs bénéfiques pour la gestion glycémique. Cependant, l’exercice affecte l’absorption de l’insuline et consomme du glucose, nécessitant des ajustements planifiés.
Les patients apprennent à anticiper l’activité physique en réduisant légèrement leur dose d’insuline pré-exercice ou en consommant une collation glucidique appropriée avant l’effort. Certains portent un moniteur glycémique continu qui les alerte en cas de chute dangereuse du sucre sanguin pendant l’exercice. Avec cette préparation, la marche, la natation, le yoga ou même le jogging deviennent parfaitement réalisables.
Voyages et déplacements : emporter sa santé avec soi
Voyager sans pancréas exige une organisation minutieuse mais reste entièrement faisable. Les patients doivent emporter suffisamment d’insuline, d’enzymes et de suppléments pour toute la durée du voyage, en doublant idéalement les quantités en cas de perte ou de délai imprévu. Traverser des fuseaux horaires pose un défi particulier : ajuster les injections d’insuline en fonction de la nouvelle heure locale requiert de la compréhension et parfois une consultation médicale préalable.
Les aéroports et les douanes posent également des questions : l’insuline et les seringues doivent être déclarées, et il est judicieux d’emporter une lettre médicale expliquant la situation. Les restaurants internationaux peuvent présenter des défis nutritionnels, mais avec un minimum de recherche sur les options alimentaires locales et une flexibilité dans les choix, le patient peut généralement trouver des repas acceptables.
Le soutien psychologique et l’adaptation émotionnelle
Au-delà de l’aspect physique, vivre sans pancréas comporte une dimension émotionnelle souvent sous-estimée. L’apprentissage constant, les restrictions alimentaires, la dépendance aux médicaments à vie et l’incertitude concernant les complications futures peuvent générer de l’anxiété, de la dépression ou un sentiment de perte de contrôle. Un soutien psychologique professionnel ou un groupe de patients partageant la même expérience peut s’avérer extrêmement bénéfique.
De nombreux patients découvrent que la communauté de personnes vivent sans pancréas offre des conseils pratiques, des encouragements et une compréhension que peu d’autres peuvent fournir. Partager des stratégies, des recettes adaptées et des astuces pour gérer les défis quotidiens crée une solidarité précieuse.
Les complications possibles et la surveillance médicale requise
Bien que la vie sans pancréas soit possible, cette condition impose une vigilance permanente. Des complications peuvent survenir, certaines à court terme et d’autres à long terme. Comprendre ces risques et participer activement au suivi médical permet d’identifier et de traiter les problèmes rapidement, avant qu’ils ne deviennent graves.
La complication la plus immédiate et la plus dangereuse concerne les variations extrêmes de la glycémie. Une hypoglycémie sévère (sucre sanguin trop bas) peut causer une perte de conscience en quelques minutes; une hyperglycémie prolongée (sucre sanguin trop haut) peut mener à une acidocétose diabétique, une situation d’urgence potentiellement mortelle.
Les variations glycémiques imprévisibles et leurs causes
Les patients post-pancréatectomie rapportent souvent que leur glycémie fluctue de manière plus imprévisible que chez les diabétiques type 1 classiques. Cela résulte de la perte simultanée de l’insuline et des contre-régulateurs hormonaux du pancréas (glucagon). Sans glucagon, le corps ne peut pas augmenter rapidement le glucose sanguin en cas de chute dangereuse, rendant les hypoglycémies plus prononcées une fois qu’elles commencent.
De plus, les variations de la digestion dues à la malabsorption de graisses rendent l’absorption des glucides imprévisible. Un repas qui aurait dû libérer lentement ses sucres peut être digéré plus rapidement certains jours ou plus lentement d’autres, compliquant les prédictions du patient concernant l’insuline nécessaire. Cette imprévisibilité exige une surveillance accrue et une flexibilité dans l’ajustement des doses.
Les carences nutritionnelles à long terme
Même avec les suppléments et les enzymes de remplacement, les carences nutritionnelles demeurent une préoccupation chronique pour les patients sans pancréas. Les vitamines liposolubles (A, D, E, K), la vitamine B12, le calcium, le fer et d’autres minéraux peuvent ne pas être absorbés en quantités adéquates, particulièrement en cas de malabsorption graisseuse persistante.
Ces carences s’accumulent silencieusement au fil des années. Une déficience chronique en vitamine D augmente le risque d’ostéoporose et de fractures. Une carence en B12 provoque une neuropathie progressivement handicapante. L’anémie par manque de fer génère une fatigue chronique. C’est pourquoi les bilans sanguins réguliers (généralement tous les trois à six mois au début, puis annuellement une fois stabilisé) sont essentiels pour détecter et corriger ces déficits.
L’insuffisance pancréatique exocrine progressive
Dans les cas de pancréatectomie partielle, la portion de pancréas restante continue à vieillir et à décliner progressivement. Il n’est pas rare qu’une insuffisance exocrine s’aggrave au fil du temps, nécessitant d’augmenter progressivement les doses d’enzymes de remplacement. Certains patients constatent, après quelques années, qu’ils doivent doubler ou tripler les enzymes initialement prescrites pour maintenir une digestion acceptable.
Cette progression varie considérablement d’une personne à l’autre. Certaines stagnent pendant des années à un niveau stable, tandis que d’autres connaissent une dégradation lente mais régulière. La surveillance des symptômes digestifs et la communication avec le médecin permettent d’ajuster les traitements de manière proactive.
Le suivi médical multispecialisé nécessaire
Vivre sans pancréas implique une relation durable avec une équipe médicale diversifiée. Un endocrinologue gère le diabète et l’insulinothérapie. Un gastro-entérologue ou un interniste suit l’insuffisance pancréatique exocrine et l’absorption nutritionnelle. Un nutritionniste apporte des conseils diététiques adaptés. Occasionnellement, d’autres spécialistes interviennent (cardiologue si des complications cardiovasculaires émergent, pneumologue si des problèmes respiratoires apparaissent).
Cette coordination multidisciplinaire garantit que tous les aspects de la santé du patient sont considérés de manière globale. Un patient bien suivi possède les meilleures chances de vivre longtemps et bien, avec une qualité de vie acceptable pour un adulte actif en 2026.
- Consultations régulières d’endocrinologie : pour ajuster l’insulinothérapie et surveiller la glycémie
- Bilans sanguins programmés : pour détecter les carences vitaminiques et les anomalies métaboliques
- Consultations nutritionnelles : pour adapter le régime alimentaire à l’évolution des besoins
- Tests de tolérance au glucose : pour évaluer la réponse métabolique aux repas
- Imagerie abdominale : en cas de douleur persistante ou de symptômes suspects, pour écarter d’autres complications
- Éducation thérapeutique continue : pour maintenir la compréhension et l’adhérence aux traitements
L’espérance de vie et la qualité de vie réelles après pancréatectomie
L’une des questions les plus pressantes des patients face à la perspective d’une pancréatectomie concerne l’espérance de vie. « Combien de temps vais-je vivre sans mon pancréas? » C’est une question légitime qui mérite une réponse nuancée, car la durée et la qualité de vie dépendent fortement de la raison de l’ablation et du contexte individuel du patient.
La donnée objective est que vivre sans pancréas ne signifie pas une survie réduite à quelques années. Des centaines de milliers de personnes à travers le monde vivent depuis des décennies sans cet organe, menant des existences productives, heureuses et épanouissantes.
Les différentes trajectoires selon la cause de la pancréatectomie
Dans les cas où la pancréatectomie résulte d’un cancer localisé sans métastases, l’espérance de vie dépend surtout du type de cancer, de son stade initial et de la réussite de l’intervention. Un cancer du pancréas détecté très tôt et réséqué complètement offre des taux de survie à cinq ans situés entre 20 et 40%, ce qui, bien que modeste, représente une amélioration significative par rapport aux cancers non traités qui sont pratiquement toujours mortels à court terme.
Pour la pancréatite chronique sévère, une fois la pancréatectomie réalisée et l’adaptation effectuée, les patients vivent généralement aussi longtemps que la population générale. La douleur disparu, la qualité de vie s’améliore considérablement, et beaucoup de patients rapportent avoir l’impression de « revivre » une fois les premiers mois d’ajustement écoulés.
Pour les tumeurs bénignes nécessitant une ablation partielle, l’espérance de vie est pratiquement inchangée, car le pancréas résiduel reste fonctionnel et la cause sous-jacente est éliminée définitivement.
La qualité de vie : au-delà de la simple survie
Si les statistiques de survie offrent une perspective, elles ne racontent qu’une partie de l’histoire. La qualité de vie est tout aussi importante que la durée. Et sur ce front, les témoignages de patients suggèrent une situation bien plus positive qu’on pourrait l’imaginer. La plupart des patients adaptés déclarent que, après une période d’ajustement de six à douze mois, leur qualité de vie est « bonne » ou « très bonne », souvent meilleure qu’avant la chirurgie si celle-ci a éliminé une cause de souffrance chronique.
Les patients travaillent, voyagent, font du sport, entretiennent des relations amoureuses et élèvent des enfants. Bien sûr, il y a des contraintes : il faut emporter des médicaments partout, compter les calories et surveiller les symptômes. Mais pour beaucoup, ces petites entraves sont un prix acceptable pour continuer à vivre pleinement.
Les facteurs qui améliorent la trajectoire à long terme
Certains facteurs favorisent une adaptation positive et une qualité de vie optimale sur le long terme. L’adhérence aux traitements, évidemment, est le facteur le plus déterminant. Les patients qui prennent régulièrement leur insuline, leurs enzymes et leurs suppléments, et qui se soumettent aux suivis médicaux programmés, connaissent beaucoup moins de complications graves.
Le soutien social et psychologique joue aussi un rôle crucial. Les patients qui peuvent parler ouvertement de leur condition, qui reçoivent du soutien de leur famille et de leurs amis, et qui participent à des communautés de patients s’adaptent plus rapidement et mieux que ceux qui restent isolés. L’éducation sur sa condition et une compréhension profonde des mécanismes en jeu donnent également aux patients un sentiment de contrôle et de maîtrise qui améliore le bien-être global.
Les ressources pratiques et l’éducation thérapeutique continue
Vivre sans pancréas n’est pas quelque chose qu’on apprend une fois et qu’on maîtrise à jamais. C’est un apprentissage continu, une adaptation permanente à de nouvelles situations, à l’évolution de la condition et aux progrès médicaux. Heureusement, les ressources pour soutenir cet apprentissage se multiplient et deviennent de plus en plus accessibles.
Les programmes d’éducation thérapeutique, organisés par les hôpitaux et les centres spécialisés, offrent une formation structurée. Ces programmes enseignent l’auto-injection d’insuline, la reconnaissance des signes d’hypoglycémie et d’hyperglycémie, la gestion des repas, et la prévention des complications. Ils offrent également une opportunité de rencontrer d’autres patients et d’échanger des expériences.
Les outils technologiques modernes facilitant la gestion quotidienne
Les applications mobiles conçues pour la gestion du diabète et de l’insuffisance pancréatique exocrine permettent aux patients de tracker leur glycémie, leurs prises de médicaments, leurs repas et leurs symptômes en temps réel. Des alertes rappellent les injections d’insuline, et les données collectées offrent des insights utiles aux médecins lors des consultations.
Les glucomètres modernes et les capteurs de glucose continu donnent des lectures précises toutes les quelques minutes, éliminant l’imprécision des anciennes méthodes. Certains systèmes peuvent même se coupler avec les pompes à insuline pour ajuster automatiquement les doses en fonction de la glycémie prédite, une avancée remarquable appelée « boucle fermée » ou « pancréas artificiel ».
Ces outils technologiques ne sont pas juste des gadgets; ils représentent une différence réelle dans l’adhérence aux traitements et dans la prévention des complications. Investir du temps pour apprendre à utiliser ces outils multiplie les chances de succès à long terme.
L’information fiable et vérifiée sur l’insuffisance pancréatique
Internet regorge d’informations sur le diabète et les maladies pancréatiques, mais toutes ne sont pas exactes ou pertinentes pour la situation spécifique d’une personne sans pancréas. Il est crucial de s’en tenir à des sources fiables : les sites des organisations professionnelles de santé, les publications médicales révisées par les pairs, et les recommandations des médecins spécialisés.
Des organisations comme les associations nationales de patients diabétiques ou pancréatiques offrent des ressources éducatives validées, des forums modérés où les patients peuvent poser des questions, et des événements de sensibilisation. L’utilisation judicieuse de ces ressources, combinée à la consultation médicale régulière, crée une base solide de connaissance qui permet aux patients de prendre des décisions éclairées sur leur santé.
Pour approfondir la compréhension des impacts digestifs et des stratégies d’adaptation, les approches détaillées concernant l’adaptation intestinale peuvent offrir des perspectives pertinentes sur la résilience du système digestif face aux changements.
Peut-on vivre sans pancréas sans prendre de médicaments ?
Non, c’est impossible. Sans insuline et sans enzymes digestives de remplacement, les complications surviendront rapidement : hyperglycémie, coma hyperglycémique, malabsorption sévère et carences nutritionnelles graves. Un traitement à vie est obligatoire pour la survie.
La vie sexuelle et la reproduction sont-elles affectées par l’absence de pancréas ?
La capacité reproductive des femmes et la fonction sexuelle des hommes ne sont pas directement affectées par l’absence de pancréas. Cependant, un diabète mal équilibré peut réduire la libido et causer des dysfonctionnements érectiles. Avec un bon suivi glycémique, la vie sexuelle peut être tout à fait normale. Les femmes enceintes sans pancréas nécessitent un suivi médical étroit, car la grossesse rend la gestion de l’insuline plus complexe.
Combien de temps faut-il pour s’adapter à la vie sans pancréas ?
La période d’adaptation varie selon les personnes, mais la plupart des patients rapportent que les trois premiers mois sont les plus difficiles. Après six à douze mois, la plupart s’sont adaptés à leur nouvelle routine et connaissent mieux leur corps. Cependant, l’apprentissage continue tout au long de la vie, car les besoins en insuline peuvent évoluer avec l’âge et les changements de mode de vie.
Peut-on faire un travail physiquement exigeant sans pancréas ?
Oui, il est possible de travailler dans les emplois physiquement exigeants, même sans pancréas. Cependant, cela nécessite une gestion minutieuse de l’insuline et une bonne compréhension de la façon dont l’exercice affecte la glycémie. Les professions qui impliquent des horaires imprévisibles ou un accès limité aux médicaments peuvent être plus difficiles à gérer, mais pas impossibles avec une planification appropriée.
Le pancréas peut-il être transplanté pour remplacer celui qui a été enlevé ?
Oui, la transplantation pancréatique existe et est proposée dans certains cas, en particulier après une pancréatectomie pour cancer, si une récidive n’apparaît pas dans les cinq ans. Cependant, elle est moins courant que la transplantation rénale ou hépatique, car elle présente des risques immunologiques et elle n’est jamais préférée à moins qu’il n’y ait une raison médicale spécifique. Pour la plupart des patients, les traitements de substitution restent l’option standard.



